Vários autores – entre eles, Gustavo Noronha & Daniel Negreiros e Monica de Bolle – têm desenvolvido textos e sugestões importantes sobre a oportunidade – assim como fizeram China, Índia e Rússia – de aproveitar o impacto da pandemia da COVID 19 para estruturar (modernizando e evoluindo) suas estruturas funcionais s=e econômicas do Setor da Saúde.
(Essas referências podem ser encontradas na Revista Brasileira de Planejamento e Orçamento, RBPO – no caso do artigo de Noronha & Negreiros) e no Jornal El País, de 08/02/2021, na coluna de Monica de Bolle, onde há menção do trabalho mais encorpado realizado no Peterson Institute sobre o mesmo assunto).
Comentando o artigo de Noronha & Negreiros – que apresenta os efeitos das intervenções, permiti-me fazer a extensão que apresento a seguir.
Imaginava que com a estruturação das PPP da Saúde em nosso país, esse fantástico cluster (que agrega P&D, produção de medicamentos e insumos, prestação de serviços, atividades de prestação de serviços de bata branca e bata cinza, laboratórios, além de atividades que lhes são complementares e/ou antecedentes como financiamentos e investimentos, seguros, inovações, entre tantos outros), atraísse o interesse dos formuladores de políticas públicas, permitindo que se alterasse a matriz de financiamento da formação de ativos de infraestrutura social econômica.
Afinal, como todo setor que apresenta grande nível de relacionamento intra ou intersetorial, os ativos de infraestrutura possuem uma atratividade ímpar para a formação de capital: notadamente onde há demanda reprimida seja por novos investimentos (green field) ou para a expansão ou retrofit de investimentos (brown field) ou, ainda, para a formação e introdução de novos produtos e processos de produção e prestação de serviços (newest field).
Mas, assim como nas demais clusters de infraestrutura tarifada (energia, saneamento básico, telecomunicações, transporte aero-rodo-metro-ferroviário, entre outros) e de infraestrutura não-tarifada (como são os ativos formados no campo social e urbano, de saúde, P&D, ativos viários, entre outros ), prevalece a matriz de financiamentos calcada no mercado de dívidas, com remuneração de juros reais (financiamentos e debêntures de infraestrutura) em detrimento das alternativas existentes no mercado de futuros, de risco e de capitais.
Neste sentido, é oportuno destacar que a criação e a operação e manutenção de ativos de infraestrutura – excetuadas as obras de emergência ou calamidade realizadas pelas forças armadas em situações específicas –, é o setor privado que costuma estar à frente da execução, operação e manutenção desses ativos.
E que, neste sentido, a estruturação do CEIS, enquanto resultante de política pública de saúde como ressaltado nos artigos e nos textos citados, oferece uma ampla possibilidade de apoio via os mercados de futuros, de risco primário (equity) e de risco secundário (mercado de capitais), sem contar a contribuição acessória dos mercados de dívida (empréstimos e financiamentos) e das operações estruturadas de PPP e Concessões.
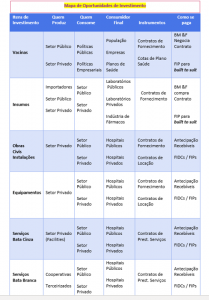
Algumas dessas possibilidades são apresentadas no quadro a seguir, onde se mostra a pluralidade de instrumentos existentes para servir de lastro contratual e de apoio às atividades que podem servir de base à criação de fundos para alavancar a formação de diversos produtos e serviços que constituem o amplo espectro de atividades do tão pertinente quanto bem-vindo CEIS.
Note-se por exemplo, que a COMPRA ANTECIPADA de vacinas – lastreada por um contrato de FORNECIMENTO firmado entre Governos dos países mais desenvolvidos com as empresas farmacêuticas mundiais serve TANTO para a securitização antecipada de riscos e a captação de recursos por tranches para custear cada etapa do evolução de processo de seu desenvolvimento, QUANTO para fundear junto aos acionistas dessas empresas (sua Tesouraria ou via a valorização de suas ações em Bolsa de Valores), o levantamento dos recursos que serão necessários para a cobertura desse processo de geração de valor.
Neste ponto é necessário relevar que, diferentemente dos países mais avançados – e devido aos esforços decenais de controle do déficit públicos, desde o período 1980/1990 e depois do ano 2000, com a Lei Complementar que institui a Lei de Responsabilidade Fiscal – o setor público que executa políticas públicas nos campos da infraestrutura não tarifada (como a saúde), não pode ser financiado diretamente pelo sistema de dívidas ou pelo sistema de captação de recursos a futuro ou de risco primário e secundário, mercê de seus limites de endividamento e dação em garantia, previstos pela LRF.
Assim, talvez as demandas originárias a serem efetivadas a partir do enfoque de uma Política Pública que se configure como Política de Estado – a ser implementada e ajustada por gerações até a sua efetiva maturação e consolidação – possam admitir que os FLUXOS DE PAGAMENTO para a formação de ativos OU para a sustentação das suas necessidades de operação e manutenção dos ativos que forem formados a partir da configuração das CEIS, possam ser CERTIFICADAS e, assim, possam ser consideradas para a realização de operações finais ou subsidiárias para a sustentação demandadas para a implantação e maturação e a consolidação das CEIS.
Algumas dessas operações são apresentadas no quadro exposto: outras tantas, poderiam ser a ele agregadas de forma a constituir e configurar todos um SISTEMA DE SUSTENTAÇÂO, que pode ser importante para num horizonte de tempo razoável – de 10 a 20 anos – se possa ter um SISTEMA DE SAUDE moderno e eficaz para permitir o melhor enfrentamento de situações como as vividas pela disseminação da pandemia da COVID 19.
E possa também se constituir em um MODELO INTEGRADO de atuação para consolidar os vários segmentos de infraestrutura tarifada e não tarifada que – assim como a Saúde – ainda possuem como característica primária a existência de vastos e desiguais segmentos da população que não têm ainda atendidas suas necessidades básicas de bem-estar e cidadania.